Resumen
La transición masiva al teletrabajo y los modelos híbridos durante y tras la pandemia de COVID-19 ha puesto de manifiesto déficits ergonómicos en los domicilios que se asocian a un incremento de síntomas musculoesqueléticos (principalmente cuello y zona lumbar). Este artículo revisa la evidencia científica sobre la relación entre teletrabajo y trastornos musculoesqueléticos (TME), sintetiza resultados de ensayos controlados y revisiones sistemáticas, y propone un protocolo clínico práctico —dirigido a fisioterapeutas y profesionales sanitarios— para evaluar, adaptar e intervenir en espacios de trabajo domésticos. Se abordan: evaluación antropométrica y postural, intervención sobre mobiliario y dispositivos, estrategias de ejercicio y programa de adherencia, medidas organizacionales y recomendaciones legales/ocupacionales. Finalmente, se discuten limitaciones de la evidencia y prioridades para la práctica clínica y la investigación.
Introducción y justificación clínica
El trabajo con pantallas prolongado y la permanencia en posturas sostenidas son factores bien conocidos de riesgo para el desarrollo de trastornos musculoesqueléticos (TME) en el entorno laboral. La adopción súbita del trabajo en casa ha expuesto a muchos trabajadores a estaciones improvisadas (mesas de comedor, sofás, ordenadores portátiles sin soporte) con consecuencias en la prevalencia e intensidad del dolor musculoesquelético, especialmente en cuello y región lumbar. Aunque los resultados de los estudios no son uniformes, la mayoría de revisiones y estudios observacionales apuntan a un papel relevante de factores ergonómicos y organizacionales en el aumento de TME durante períodos extendidos de teletrabajo.
Objetivo del artículo: ofrecer a fisioterapeutas y profesionales sanitarios un marco basado en evidencia para la evaluación y la intervención ergonómica en domicilio, integrando medidas técnicas (ajuste de mobiliario y dispositivos), ejercicio terapéutico y recomendaciones organizativas que favorezcan prevención y tratamiento.
Evidencia científica: resumen de hallazgos recientes
2.1 Revisión sistemática y revisiones rápidas
Revisiones recientes muestran resultados heterogéneos: algunas encuentran aumentos en la prevalencia e intensidad de dolor lumbar y cervical asociados al teletrabajo; otras señalan que los efectos dependen fuertemente de factores contextuales (calidad del mobiliario, organización del trabajo, carga horaria, comorbilidades). Las revisiones resaltan la baja calidad y la heterogeneidad metodológica de muchos estudios (predomina el diseño transversal) y la necesidad de estudios longitudinales de mayor calidad.
2.2 Ensayos controlados y estudios de intervención
Ensayos controlados en población de oficina han mostrado que intervenciones ergonómicas individualizadas (ajuste de silla, monitor, teclado/mouse en relación con antropometría) reducen la intensidad de dolor en cuello, hombro y extremidad superior en el corto y medio plazo. Sin embargo, la evidencia es más consistente cuando las intervenciones ergonómicas se combinan con programas de ejercicio específico (fortaleza/estabilidad cervical o de miembro superior): la combinación ergonomía + ejercicio parece dar mejores resultados inmediatos, aunque la mantención de los beneficios depende de la adherencia a largo plazo.
2.3 Guías y organismos oficiales
Agencias de seguridad y salud laborales (por ejemplo EU-OSHA y OSHA) recomiendan que los empleadores consideren las obligaciones en materia de seguridad también para teletrabajadores, fomentar evaluaciones de riesgos, proporcionar equipamiento ergonómico cuando procede y promover medidas organizativas (pausas, formación y políticas que faciliten la ergonomía). Los documentos enfatizan la necesidad de abordajes multifactoriales que incluyan factores físicos y psicosociales.
Conclusión de la evidencia: la evidencia apoya intervenciones individuales de ajuste ergonómico y la combinación con ejercicio para reducir síntomas, aunque existe variabilidad metodológica y una carencia de estudios longitudinales de alta calidad en entornos domésticos.
Marco conceptual para el fisioterapeuta clínico
Para integrar la ergonomía domiciliaria en la práctica clínica, proponemos un enfoque en cuatro dominios: (1) evaluación contextual y de riesgos, (2) adaptación física del puesto, (3) intervención terapéutica (ejercicio y educación) y (4) medidas organizacionales / de comportamiento.
Evaluación integral: protocolo clínico (evaluación inicial de 30–45 min)
4.1 Historia clínica y anamnesis ocupacional
- Duración y distribución de la jornada laboral en casa (horas/día; pausas).
- Sintomatología: localización, intensidad (NRS), patrón temporal, factores agravantes/atenuantes.
- Historia de TME previos, comorbilidades (p. ej. obesidad, trastornos del sueño, depresión), medicación.
- Actividad física y ergonomía previa (¿estaba ya adaptado su puesto?).
- Disponibilidad de espacio y presupuesto para adaptar mobiliario.
4.2 Observación directa (ideal: evaluación en domicilio; alternativa: teleconsulta con cámara)
- Posicionamiento del usuario sentado y de pie, alineación de cabeza, hombros, columna torácica y pelvi-pédica.
- Distancia y altura de la pantalla, ángulo de visión, iluminación y deslumbramientos.
- Soporte lumbar y uso de reposabrazos; postura de muñeca y antebrazo en el teclado/mouse.
- Uso de portátil sin base y presencia/ausencia de periféricos externos.
- Mobiliario alternativo usado (sofá, cama, mesa de comedor).
Si la visita no es presencial, solicitar al paciente fotografías (vistas frontal y lateral) y que realice capturas de la pantalla y de su postura al trabajar.
4.3 Medidas objetivas y cuestionarios
- Escala numérica de dolor (NRS) y cuestionario NMQ (Nordic Musculoskeletal Questionnaire) para identificar regiones afectadas.
- Índices funcionales cuando procedan (e.g., Neck Disability Index).
- Medidas antropométricas relevantes: altura sentado, altura del codo, altura de los ojos, longitud de antebrazo.
- Registros de actividad: patrón de microdescansos y tiempo sedentario (si es posible).
Intervenciones ergonómicas (principios y recomendaciones prácticas)
5.1 Principios generales
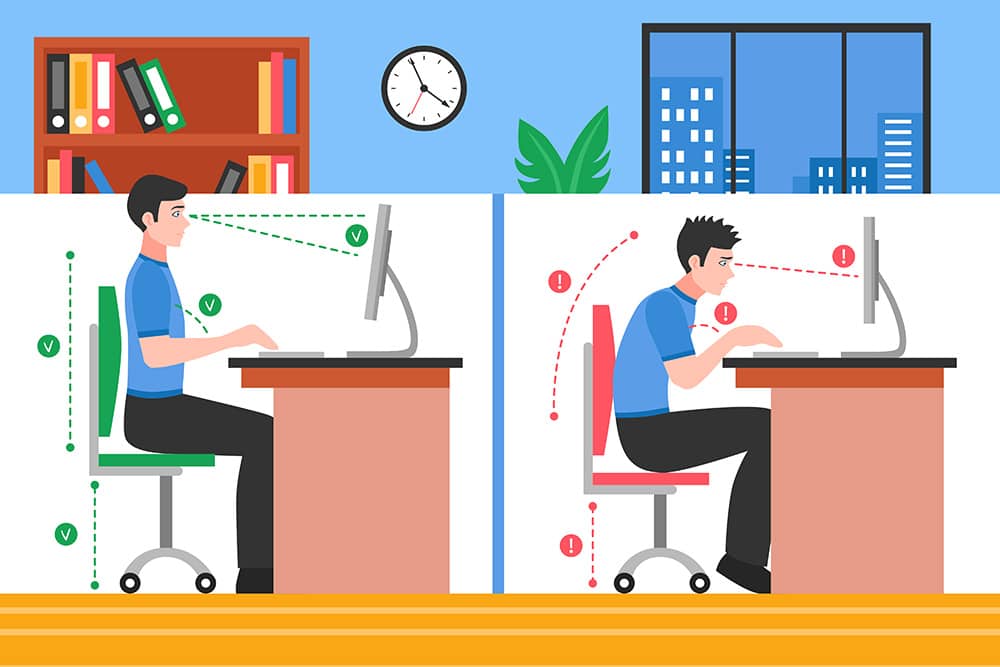
- Ajustar el puesto a la antropometría individual: la ergonomía debe partir de medidas simples (altura de codo, altura ocular, profundidad de asiento).
- Favorecer posturas neutras: columna en ligera lordosis lumbar con apoyo, hombros relajados, codos cerca del cuerpo, muñeca en posición neutra.
- Minimizar la necesidad de adoptar posturas asimétricas o giros mantenidos del cuello.
- Promover variabilidad postural: alternancia sentado-de pie, pausas activas. Estas medidas reducen exposición sostenida a posturas dañinas.
5.2 Ajustes prácticos (checklist rápido para aplicar)
- Silla: altura ajustable para lograr 90–100° en rodilla y que la planta de los pies quede apoyada; soporte lumbar (o cojín lumbar) que mantenga la curva; reposabrazos que permitan apoyar antebrazos sin elevar los hombros.
- Mesa/escritorio: altura que permita que los codos queden a ~90° con antebrazos apoyados; si la mesa es fija y la silla sube, añadir reposapiés.
- Monitor / pantalla: borde superior de la pantalla al nivel o ligeramente por debajo de la línea visual; distancia ojo-pantalla 40–75 cm según visión y tamaño de letra; evitar pantallas muy bajas (p. ej. laptop sin elevador).
- Teclado y ratón: teclado plano a la altura del codo; mouse cerca del teclado para evitar abducción forzada del hombro; usar reposamuñecas sólo para descanso, no durante tecleo.
- Laptop: usar siempre que sea posible base elevadora + teclado y ratón externos; trabajar con portátil en mesa sin periféricos es riesgo ergonómico.
- Iluminación: evitar reflejos en la pantalla; luz ambiente homogénea y luz de tarea cuando la habitación es oscura.
- Entorno: ventilación/temperatura adecuada; reducción de ruidos y estímulos que provoquen tensiones emocionales (importante por su efecto sobre la tensión muscular).
5.3 Intervenciones de bajo coste (soluciones “auto-gestión”)
- Elevar el portátil con libros y usar teclado y ratón externos.
- Cojines lumbares caseros para soporte.
- Reposapiés improvisados (caja o taburete) si la silla se ha elevado.
- Alternancia de posturas (cada 30–45 min: cambios posturales de 2–5 min).
Intervención terapéutica combinada: ejercicio y educación
6.1 Evidencia sobre ejercicio y combinación con ergonomía
Ensayos controlados mayores muestran que la combinación de intervenciones ergonómicas con ejercicio específico (fortalecimiento cervical/escápulo-torácico, ejercicios de estabilización y movilidad) produce reducciones de dolor más pronunciadas que intervenciones aisladas; la continuidad del ejercicio es clave para mantener beneficios a largo plazo. Por tanto, la labor del fisioterapeuta debe incluir un programa de ejercicio individualizado y estrategias para mejorar adherencia.
6.2 Programa terapéutico tipo
- Fase aguda (semana 0–2): control del dolor (técnicas analgésicas físicas si procede — TENS, terapia manual breve según criterio), educación postural inmediata, ajuste ergonómico básico.
- Fase de mejora / fortalecimiento (semana 2–12): ejercicios progresivos de resistencia: musculatura cervical profunda (ejercicios de retracción/cervical retraction/cranio-cervical flexion), fortalecimiento escapular (remo, retracción escapular con resistencia), movilidad torácica (rotaciones activas y auto-libertad miofascial). Sesiones 2–3×/sem en consulta + programa domiciliario.
- Fase de mantenimiento (>12 semanas): programa de mantenimiento autoguiado 2–3×/sem y estrategias de recordatorio (apps, alarmas, pausas programadas).
- Educación conductual: técnicas para incorporar pausas activas, higiene postural, manejo de estrés y técnicas para evitar “presentismo virtual”.
6.3 Mejora de la adherencia
- Programas cortos y específicos, con seguimiento remoto (tele-rehabilitación).
- Integración de ejercicio en la jornada laboral (micro-pausas).
- Involucrar al empleador cuando sea posible para facilitar tiempo durante la jornada para ejercicios (eco de recomendaciones de organismos de seguridad).
Protocolos prácticos para adaptación domiciliaria (guía paso a paso para fisioterapeutas)
7.1 Evaluación rápida (10–15 min)
- Preguntar y medir altura ocular, altura de codo, tipo de silla y mesa.
- Observar postura en sentado y captura fotográfica.
- Aplicar NRS y NMQ.
7.2 Intervención inmediata (30–45 min)
- Realizar ajustes de silla, monitor y periféricos en función de antropometría.
- Enseñar 3–5 ejercicios simples (isométricos cervicales, retracciones escapulares, movilidad torácica).
- Entregar “hoja resumen” con checklist ergonómico y plan de ejercicios (ej.: 10 min × 2/día).
7.3 Seguimiento (teleconsulta 2–4 semanas)
- Revisar adherencia y ajuste fino.
- Evaluar respuesta sintomática y modificar programa de ejercicios o prescribir derivación ocupacional si persistencia y severidad.
Aspectos psicosociales y organizativos (importancia clínica)
No se debe tratar la ergonomía doméstica únicamente como ajuste físico. Factores psicosociales (sobrecarga, falta de pausas, demandas de disponibilidad, aislamiento) están asociados a la aparición y mantenimiento del dolor. Las recomendaciones de las agencias europeas y de salud laboral abogan por intervenciones organizativas: formación para managers, políticas de “derecho a desconexión”, y facilidades para la compra o provisión de equipamiento ergonómico. El fisioterapeuta debe colaborar con el departamento de salud laboral o informar al empleador (con consentimiento del paciente) cuando existan riesgos claros que excedan la intervención individual.
Casos clínicos breves (ilustrativos)
Caso 1 — Dolor cervical en teletrabajador (docente)
Varón 42 años, 7 h/día en teletrabajo, portátil en mesa de comedor, dolor cervical 5/10 NRS. Intervención: elevación del portátil + teclado y ratón externos, ajuste de silla y cojín lumbar, programa de 8 semanas de fortalecimiento cervical y pausas programadas cada 45 min. Resultado a 12 semanas: descenso NRS a 1–2/10 y mejora funcional (NDI disminuyó). (Ejemplo compatible con evidencia de reducción de dolor tras intervención combinada).
Caso 2 — Lumbalgia inespecífica
Mujer 35 años con LBP crónico intermitente, trabaja en sofá con portátil y pocas pausas. Intervención: reubicar puesto a mesa y silla ergonómica, educación sobre movimientos y ejercicios lumbo-pélvicos, introducir alternancia sentado-de pie. Resultado: reducción de episodios agudos y mejor control de dolor con mantenimiento programado. (Importancia de la variabilidad postural y soporte lumbar).
Limitaciones de la evidencia y prioridades de investigación
- Predomina la evidencia transversal y estudios con sesgos; faltan RCTs de calidad centrados específicamente en entornos domésticos y con seguimiento a largo plazo.
- Falta de estandarización en medidas de exposición ergonómica en el hogar.
- Necesidad de estudios que evalúen coste-efectividad de la provisión de equipos por parte del empleador y de intervenciones digitales (apps, wearables) considerando privacidad y ética.
Recomendaciones prácticas para fisioterapeutas
- Realiza una evaluación ergonómica y funcional del paciente que incluya medidas antropométricas simples.
- Prioriza intervenciones combinadas: ajustes del puesto + ejercicio dirigido; la evidencia muestra mayor beneficio cuando se combinan.
- Enseña y documenta soluciones de bajo coste (elevadores, teclado externo).
- Promueve variabilidad postural: pausas activas cada 30–60 minutos y alternancia sentado/ de pie cuando sea posible.
- Considera factores psicosociales y coordina con servicios de salud laboral o recursos del empleador.
Conclusión
La ergonomía doméstica es un campo de creciente relevancia clínica. La evidencia apoya el papel del ajuste del puesto y, sobre todo, la combinación de medidas ergonómicas con programas de ejercicio para reducir síntomas musculoesqueléticos en teletrabajadores. El fisioterapeuta desempeña un rol central en la evaluación, la intervención y la educación, con un enfoque multidimensional que atienda aspectos físicos, conductuales y organizativos. Es necesario ampliar la investigación longitudinal y controlada en entornos domésticos para optimizar recomendaciones específicas y duraderas.
Bibliografía
- Fadel M, Bodin J, Cros F, Descatha A, Roquelaure Y, et al. Teleworking and Musculoskeletal Disorders: A Systematic Review. Int J Environ Res Public Health. 2023 Mar 11;20(6):4973. doi:10.3390/ijerph20064973.
- Lee S, De Barros FC, De Castro CSM, De Oliveira Sato T, et al. Effect of an ergonomic intervention involving workstation adjustments on musculoskeletal pain in office workers — a randomized controlled clinical trial. Ind Health. 2020 Nov 28;59(2):78–85. doi:10.2486/indhealth.2020-0188. PMCID: PMC8010160.
- Johnston V, O’Leary S, et al. A cluster-randomized trial of workplace ergonomics and neck-specific exercise versus ergonomics and health promotion for office workers to manage neck pain – secondary outcome analysis. BMC Musculoskeletal Disorders / BMC (BMC Musculoskelet Disord) [BMC article]. 2021. (BMC Musculoskelet Disord. 2021;22:??) DOI: 10.1186/s12891-021-03945-y. PMCID: PMC7805092.
- European Agency for Safety and Health at Work (EU-OSHA). Hybrid work: Occupational safety and health aspects — Discussion paper / guidance. Luxembourg: EU-OSHA; 2023.
- Gomez IN, Suarez CG, Sosa KE, Tapang ML. Work from home-related musculoskeletal pain during the COVID-19 pandemic: A rapid review. Int J Osteopath Med. 2023;47:100654. doi:10.1016/j.ijosm.2022.12.001.
- Occupational Safety and Health Administration (OSHA). Ergonomics — Overview. U.S. Department of Labor.